 Página anterior Página anterior |   Voltar ao início do trabalho Voltar ao início do trabalho | Página seguinte  |
Trata-se de pesquisa de avaliação de um modelo de assistência à saúde do idoso por meio de um estudo clínico observacional em seguimento de seis meses.
O estudo foi realizado em um Centro-Dia Geriátrico ligado a uma universidade pública federal da região metropolitana de São Paulo. O objetivo do Centro-Dia é prestar assistência especializada em Gerontologia/Geriatria a idosos com limitação funcional e/ou social e necessidade de supervisão diária.
O programa de intervenção no Centro-Dia foi baseado nas necessidades individuais do paciente. Cada idoso recebia um planejamento assistencial que poderia variar quanto à freqüência semanal ao centro, estratégias terapêuticas e número semanal de terapias. A equipe era composta por médico, enfermeiro, fisioterapeuta, fonoaudiólogo, nutricionista, assistente social, psicólogo, terapeuta ocupacional, odontogeriatra, auxiliar de enfermagem e cuidador.
Para compor a amostra da pesquisa, foram incluídos todos os pacientes que possuíam avaliação multiprofissional adequadamente registrada em prontuários. Foram excluídos os pacientes que se recusaram verbalmente; que haviam falecido no período entre a admissão e a seleção de potenciais sujeitos; aqueles que desistiram de participar da modalidade ou foram excluídos do serviço ao longo dos seis meses de acompanhamento.
Todos os sujeitos incluídos no estudo foram informados quanto aos objetivos e procedimentos a serem realizados, tendo sido obtidos consentimentos dos sujeitos ou dos responsáveis legais de forma livre. O estudo foi previamente aprovado pelo Comitê de Ética em Pesquisa da Instituição de Ensino Superior, conforme resolução 196/96 do CNS.
No momento da admissão do paciente no Centro-Dia, era realizada rotineiramente avaliação multidimensional e abrangente pela equipe multiprofissional, cujos dados ficaram armazenados nos prontuários para serem utilizados como fontes de informação indireta e retrospectiva no presente estudo. Esta avaliação de admissão constava de dados sociodemográficos, clínicos, funcionais, equilíbrio e mobilidade. Após seis meses de acompanhamento no serviço, os pacientes selecionados foram submetidos a uma reavaliação que incluiu a realização dos mesmos testes aplicados na admissão: capacidade funcional por meio da subescala funcional do Brazilian Older American Resources and Services Multidimensional Functional Assessment Questionaire (BOMFAQ), aspectos cognitivos por meio do Mini-Mental State Exam (MEEM), equilíbrio funcional por meio da Berg Balance Scale (BBS) e mobilidade por meio do Timed Up and Go Test (TUGT).
O instrumento BOMFAQ10 avalia a dificuldade referida na realização de quinze atividades cotidianas, das quais oito atividades são classificadas como ABVD (deitar/levantar da cama, comer, pentear cabelo, andar no plano, tomar banho, vestir-se, ir ao banheiro em tempo e cortar unhas dos pés) e sete são consideradas AIVD (subir um lance de escada, medicar-se na hora, andar perto de casa, fazer compras, preparar refeições, sair de condução e fazer limpeza de casa). O relato de presença de dificuldade ou dependência em cada uma dessas atividades era registrado, independente do grau referido. O somatório de dificuldades compunha o valor dessa variável quantitativa discreta que passou a ser interpretada, dessa forma, como maior comprometimento quando maiores seus valores (0 a 15 dificuldades).
O MEEM é um instrumento de rastreio do estado cognitivo que inclui 30 questões, requer poucos minutos para ser realizado, sendo os maiores valores no escore do teste indicativos de melhor desempenho cognitivo, em escala de variação de 0 a 30 pontos 11.
Para o exame do equilíbrio funcional, utilizou-se a BBS12,13. A BBS consiste em 14 tarefas diferentes que desafiam funcionalmente o equilíbrio cujo desempenho é quantificado em escala de cinco níveis de dificuldade: zero (incapaz de realizar a tarefa) a quatro (realiza a tarefa independentemente). Os escores dos 14 itens são somados em um escore total que varia entre 0 a 56 pontos, sendo o maior escore relacionado a um melhor desempenho. Por se tratar de escala de tipo Likert, além da análise das 14 questões individualmente da BBS, as questões podem ser agrupadas em tarefas funcionais semelhantes ou dimensões da concepção funcional de equilíbrio assumidas para esse estudo: transferências (questões 1, 4 e 5), provas estacionárias (questões 2, 3, 6, e 7), alcance funcional (questão 8), componentes rotacionais (questões 9 a 11) e base de sustentação diminuída (questões 12 a 14)14,15.
Para avaliação da mobilidade, empregou-se o TUGT 16 , que mensura, em segundos, o tempo que o indivíduo leva para levantar-se de uma cadeira com apoio para os braços (aproximadamente 46 cm de altura), caminhar uma distância de três metros, retornar e sentar-se novamente na mesma cadeira. É considerado pelos autores como desempenho normal para adultos saudáveis um tempo até 10 segundos; entre 11 e 20 segundos considera-se normal para idosos frágeis ou com deficiência, os quais tendem a ser independentes na maioria das atividades de vida diária; no entanto, para durações acima dos 20 segundos considera-se necessária avaliação mais detalhada16, 17.
Inicialmente, foram realizadas análises descritivas simples dos dados sociodemográficos, clínicos e funcionais, envolvendo freqüências absolutas e relativas, bem como medidas de tendência central e dispersão. Para a análise comparativa dos resultados dos testes aplicados na avaliação e reavaliação, foi utilizado o teste não-paramétrico de Wilcoxon, devido à ausência de distribuição normal ao teste de normalidade de Shapiro-Wilks, para todos os testes funcionais com exceção do MEEM que apresentou normalidade, esse último, analisado por meio do teste t pareado. O nível de significância para os testes estatísticos foi fixado em 5% (a = 0,05).
A amostra foi constituída por catorze idosos, caracterizados por uma maioria feminina (71,4%), branca (92,9%), com média etária de 85,21 anos e desvio padrão (DP) de 4,30 anos, sendo a idade mínima 80 anos e a máxima 94 anos. A maioria não referia vida conjugal na ocasião (92,9% entre viúvos, divorciados, solteiros e outros). Em relação ao grau de escolaridade, 42,9% representou ensino fundamental incompleto, 28,6% ensino fundamental completo e 28,6% ensino médio incompleto.
No que diz respeito ao arranjo familiar, 57,1 % da amostra residia em domicílios multigeracionais, 21,4% com outros, 14,3% sozinhos e 7,1% com outros de sua geração.
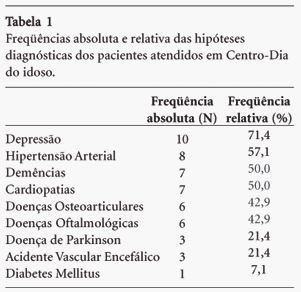
O número médio de hipóteses diagnósticas era de 6,93 com DP de 3,91 doenças. As ocorrências de 4 a 6 hipóteses diagnósticas foram em seis pacientes (42,9%) e 7 e mais em sete pacientes (50,0%). As hipóteses diagnósticas estão representadas na Tabela 1.
O número médio de medicamentos foi de 5,36 com DP de 2,59 medicamentos. Nove pacientes (64,3%) utilizavam cinco ou mais medicamentos.
No diagnóstico nutricional, a média do IMC encontrada foi de 28,84 e DP de 6,20 Kg/m2. Eutrofia foi verificada em sete indivíduos (50,0%), desnutrição em três (21,4%), obesidade em quatro (28,6%).
As principais queixas referidas pelos idosos na avaliação foram dor (50,0%) e dificuldade de memória (35,7%). História de tabagismo foi referida por 28,6% dos idosos e 100,0% negaram história de etilismo.
Observou-se que 57,1% da amostra não utilizavam dispositivo de auxílio à marcha, 35,7% utilizavam e 7,1% eram cadeirantes. O relato de quedas no último ano ocorreu em 50,0% da amostra, sendo que 21,4% sofreram uma queda e 28,6%, duas e mais quedas recorrentes neste intervalo de tempo.
A Tabela 2 apresenta os valores das medianas e p-valor do BOMFAQ (capacidade funcional global, AFVD, AIVD), MMSE, TUGT e BBS.
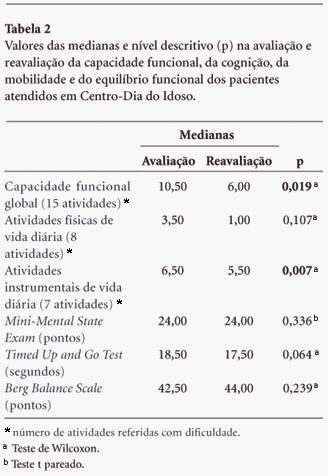
Houve melhora significante na capacidade funcional global e nas AIVD. O TUGT mostrou tendência à significância estatística com a diminuição média de um segundo no tempo de desempenho da tarefa à reavaliação (p=0,064) para melhor desempenho da mobilidade. Apesar de não apresentarem diferenças significantes após os seis meses de intervenção, os valores do MEEM mantiveram-se estáveis. A mediana dos valores finais da BBS apresentou aumento, revelando que para ambos os testes os pacientes não apresentaram piora do desempenho.
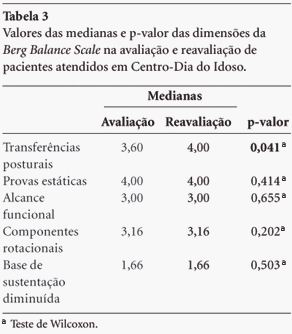
Este aumento da mediana no escore total da BBS pode ter sido reflexo da melhora estatisticamente significante observada na dimensão 1 (transferências posturais). As demais dimensões da escala apresentaram manutenção, como pode ser visto pelas medianas com igual valor. A relação entre a avaliação e reavaliação nas dimensões da BBS está apresentada na Tabela 3.
A composição da amostra por uma maioria feminina, com idade avançada, presença de múltiplas doenças e viuvez assemelham-se aos dados do estudo de Zank e Schacke18 com seis centros de cuidados diurnos na Alemanha.
A faixa etária igual ou superior a 80 anos da presente amostra difere da população de idosos residentes na comunidade estudada por Ramos et al.10, que apresentava uma idade média de 69 anos. É esperado que em serviços geriátricos a população seja caracterizada por idades mais avançadas. Sendo um Centro-Dia Geriátrico o serviço descrito nesse estudo, confirmaram-se as expectativas de encaminhamentos de pacientes com maiores condições mórbidas e de fragilidade funcional. Idosos encaminhados para avaliação multidimensional por outros profissionais da saúde são potencialmente mais frágeis e podem apresentar complicações decorrentes de doenças crônicas com o próprio avançar da idade19 .
Estudos populacionais realizados no país têm demonstrado que não menos que 85,0% dos idosos apresentam pelo menos uma doença crônica e cerca de 10,0% apresentam pelo menos cinco dessas enfermidades10. O número médio de hipóteses diagnósticas observadas neste estudo foi de aproximadamente sete doenças, sendo que 50,0% dos idosos apresentavam de 7 a 11 hipóteses diagnósticas. Em pesquisa nacional com população idosa, realizada por Costa et al.20, verificou-se que a hipertensão arterial foi a doença crônica mais freqüentemente relatada (43,9%). No presente estudo, a hipertensão arterial destacou-se como a segunda doença mais freqüente, correspondendo a 57,1% da amostra.
No estudo de Zank e Schacke18, a média de comorbidades em pacientes de centro de cuidados diurnos foi de 4,2 doenças, mostrando alta prevalência de depressão (25,0%) e demência (79,0%), achados estes semelhantes ao presente estudo. Esta maior prevalência de pacientes com problemas cognitivos, seja pela depressão ou demência, revela que o Centro-Dia Geriátrico é uma modalidade preferencialmente para promoção do aumento do bem-estar subjetivo de seus pacientes e para auxílio na diminuição da demanda de cuidados prestados pelos cuidadores informais18.
Foi elevada a ocorrência de depressão no presente estudo (mais de 70,0% dos pacientes). Estima-se que 15,0% dos idosos no Brasil apresentam sintomatologia depressiva, associada ou não a distúrbios psiquiátricos específicos21. Vários fatores têm sido identificados como predisponentes à depressão na fase tardia da vida; entre eles, inclui-se a fragilidade na saúde, notadamente por maior prevalência de doenças22 .
A depressão é considerada o principal distúrbio psiquiátrico potencialmente tratável em indivíduos idosos23. Apesar de a maioria dos pacientes apresentarem hipótese diagnóstica de depressão, este aspecto não foi estudado devido à falta de padronização da escala utilizada no serviço, o que limita interpretações acerca da evolução clínica.
A demência foi encontrada em 50,0% da amostra, fato já esperado, pois encontra-se dentre os principais diagnósticos que determina a procura dessa modalidade de assistência pelas famílias. A síndrome demencial constitui-se um dos mais fortes preditores de institucionalização, na medida em que é de difícil manejo pelos cuidadores, implicando a necessidade de cuidados específicos, progressivamente intensivos24. Apesar dos centros de cuidados diurnos serem uma alternativa de alívio à sobrecarga imposta aos cuidadores de pacientes com demência, este tipo de modalidade ainda não é o mais comumente procurado, pois, segundo o estudo de Gaugler et al.25, em seis meses de seguimento foram utilizados apenas 7,69 dias desses serviços. A reduzida procura por utilização desses recursos e a preferência por serviços domiciliares, cujas propostas são mais flexíveis às demandas do cuidador, especialmente nas fases iniciais da demência, dificultam conclusões acerca da eficácia dos centros-dia em retardar a institucionalização do idoso, embora possibilitem o descanso do cuidador e, por esse meio, possam provocar o retardo da institucionalização25.
Apesar da demência ter um caráter progressivo e ainda sem tratamento clínico para o retorno normal das funções cognitivas, é possível manejar as perdas treinando habilidades remanescentes26. Tal fato foi observado neste estudo por meio da reabilitação cognitiva, com a manutenção dos aspectos cognitivos verificados na aplicação do MEEM após seis meses, sugerindo benefícios, dificilmente verificados na literatura nesse domínio.
Em estudo de análise da evolução de 83 idosos, foi observada estabilidade no bem-estar subjetivo, sintomas da demência e saúde geral dos pacientes que receberam a intervenção multidisciplinar em Centro-Dia Geriátrico, enquanto o grupo controle apresentou declínio nas funções destes aspectos18.
Em relação às atividades básicas e instrumentais de vida diária, um estudo realizado na cidade de São Paulo mostrou que 50,0% dos idosos residentes em um grande centro urbano precisam de ajuda para realizar pelo menos uma ABVD ou AIVD5. Foi encontrada diferença estatisticamente significante (p=0,019) na diminuição do número de atividades de vida diária realizadas com dificuldade, por meio da aplicação do BOMFAQ, após seis meses de acompanhamento no serviço. Este dado indica os benefícios potenciais da modalidade Centro-Dia Geriátrico na melhora da capacidade funcional dos idosos.
O instrumento utilizado na avaliação do equilíbrio funcional e da mobilidade, BBS e TUGT respectivamente, foram desenvolvidos para indivíduos com 65 anos ou mais, com incapacidade específica17. Os idosos tiveram um desempenho melhor após seis meses no TUGT e na dimensão 1 (transferências posturais) da BBS. Este fato pode ser atribuído a uma maior atuação da equipe neste aspecto funcional, já que as tarefas incluídas nesta dimensão (de sentado para de pé e de pé para sentado) são realizadas com grande freqüência durante toda a permanência dos idosos no serviço, principalmente por meio do incentivo dado aos mesmos para freqüentar todas as atividades desenvolvidas no Centro-Dia, objetivando a socialização e integração.
No que se refere às quedas, 50% da amostra relatou ter sofrido ao menos uma queda no último ano, o que difere da literatura encontrada que mostra uma prevalência de quedas no último ano de 31% para a população da comunidade27 e 41,9% para a população de idosos atendidos em centro de reabilitação geriátrica15. Este fato pode indicar que a população atendida no serviço é mais frágil, provavelmente pelas complicações das doenças crônicas comuns em idosos que demandam a utilização desta modalidade de assistência. Isso também pode ser atribuído à faixa etária avançada da amostra, com idade mínima encontrada de 80 anos, já que estudos demonstram que quanto maior a idade, maior o risco de quedas28. O comprometimento cognitivo encontrado na maioria da amostra, com a presença de depressão e demência, também pode estar associado à presença de quedas. Ainda não estão claros quais aspectos cognitivos estão mais associados a quedas, porém sabe-se que o prejuízo das funções cognitivas ou as demências representam mais um fator de risco para as mesmas29.
O atendimento em Centro-Dia, modalidade assistencial bastante nova, carece ainda de estudos sistematizados na perspectiva clínico-assistencial, que devem incluir maior acompanhamento e controle das intervenções para verificar se os idosos que têm prognóstico limitado podem melhorar ou manter seu nível funcional. As limitações do presente estudo envolvem tamanho da amostra reduzido, controle das intervenções e necessidade de padronização das escalas utilizadas no serviço para avaliação dos idosos, já que a falta de seguimento de uma das escalas escolhidas no serviço impossibilitou a realização da comparação de dados referentes à avaliação da depressão, diagnóstico encontrado na maioria da amostra.
Os resultados deste estudo devem ser ressaltados levando em consideração a diferente freqüência e número de atendimentos no serviço, o que pode refletir diferentes graus de estimulação funcional e cognitiva prestados ao longo do tratamento em seis meses. A idade avançada, presença de comorbidades associadas, assim como a alta prevalência de portadores de demência e depressão podem limitar o prognóstico funcional. No entanto, mesmo com estes fatores limitantes, ao longo de seis meses de atuação terapêutica individualizada em equipe, foi possível observar no serviço a manutenção da capacidade cognitiva, equilíbrio e mobilidade, aspectos que possivelmente se associaram a efeitos sobre a capacidade funcional, significativamente aumentada entre os participantes do estudo. Deste modo, pode-se vislumbrar, mesmo que de modo preliminar, que a assistência multiprofissional mostrou um impacto positivo sobre a capacidade funcional de idosos atendidos em Centro-Dia, revelando ser uma modalidade de assistência promissora na melhora funcional do idoso.
Colaboradores
SE Franciulli participou das etapas do estudo que incluem a revisão da literatura, coleta dos dados e redação. NA Ricci participou da coleta dos dados, análise dos dados, redação e revisão final do artigo. ND Lemos realizou levantamento bibliográfico e redação do artigo. RC Cordeiro contribui no levantamento bibliográfico, revisão final do artigo e orientação do estudo. JM Gazzola realizou a orientação de todo o estudo, análise dos dados, redação e revisão final. Todos os autores aprovaram a versão a ser publicada.
1. Ramos LR, Simões E, Albert SM. Dependency on daily living and cognitive impairment strongly predicted mortality among urban elderly residents in Brazil: a two-year follow-up. J Am Geriatr Soc 2001; 49:1168-1175.
2. Neri AL. Palavras-chaves em Gerontologia. São Paulo: Alínea; 2001. p 136.
3. Cordeiro RC, Dias RC, Dias JMD, Perracini M, Ramos LR. Concordância entre observadores de um protocolo de avaliação fisioterapêutica em idosas institucionalizadas. Rev Fisioter Univ São Paulo 2002; 9 (2):69-77.
4. Rosa TEC, Benício MH, Latorre MRD, Ramos LR. Fatores determinantes da capacidade funcional entre idosos. Rev Saúde Pública 2003; 37(1):40-48.
5. Ramos LR. Fatores determinantes do envelhecimento saudável em idosos residentes em centro urbano: Projeto Epidoso. Cad Saúde Pública 2003; 19(3):793-798.
6. Brasil. Portaria do Gabinete do Ministro de Estado da Saúde de nº 1395, de 9/12/1999, que aprova a Política Nacional de Saúde do Idoso e dá outras providências. Diário Oficial da República Federativa do Brasil 1999; 13 dez.
7. Brito FC, Ramos LR. Serviços de atenção à saúde do idoso. In: Papaléo Netto M. Gerontologia: a velhice e o envelhecimento em visão globalizada. São Paulo: Atheneu; 2002. p.394-402.
8. Wells JL, Seabrook JA, Stolee P, Borrie MJ, Knoefel F. State of the art in geriatric reabilitation. Part I: Review of frailty and comprehensive geriatric assessment. Arch Phys Med Rehabil 2003; 84 (6):890-897.
9. Black DA. The geriatric day hospital. Age Ageing 2005; 34(5):427-429.
10. Ramos LR, Rosa TE, Oliveira ZM, Medina MCG, Santos FRG. Perfil do idoso em área metropolitana na região sudeste do Brasil: resultados de inquérito domiciliar. Rev Saúde Pública 1993; 27(2):87-94.
11. Folstein MF, Folstein se, Mchugh pr. Mini-mental state - a practical method for the cognitive state of patients for the clinician. J Psychiatr Res 1975; 12 (3):189-198.
12. 12. Berg KO, Wood-Dauphinee SL, Williams JI, Maki B. Measuring balance in the elderly: validation of an instrument. Can J Public Health 1992; 83 (Suppl 2):S7-11.
13. Myamoto ST, Lombardi Júnior I, Berg KO, Ramos LR, Natour J. Brazilian version of the Berg balance scale. Braz J Med Biol Res 2004; 37(9):1411-1421.
14. Cordeiro RC. Caracterização clínico-funcional do equilíbrio em idosos portadores de diabetes mellitus tipo 2 [dissertação]. São Paulo (SP): Universidade Federal de São Paulo/ Escola Paulista de Medicina; 2001.
15. Gazzola JM, Muchale SM, Perraccini MR, Cordeiro RC, Ramos LR. Caracterização funcional do equilíbrio de idosos em serviço de reabilitação gerontológica. Rev Fisioter Univ São Paulo 2004; 11(1):1-14.
16. Podsiadlo D, Richardson S. The timed "up & go": A test of basic functional mobility for frail elderly persons. J Am Geriatr Soc 1991; 39:142-148.
17. Whitney SL, Poole JL, Cass SP. A review of balance instruments for older adults. Am J Occup Ther 1998; 52(8):666-671.
18. Zank S, Schacke C. Evaluation of geriatric day care units: effects on patients and caregivers. Gerontology 2002; 57B (4):348-358.
19. Hammond D, Puxty JAH. Avaliação multidimensional. In: Pickles B. Conpton A, Cott C, Simpsom J, Vadervoort A. Fisioterapia na terceira idade. São Paulo: Atheneu; 2000. p. 423-445.
20. Costa MFL, Barreto SM, Giatti L. Condições de saúde funcional, uso de serviços de saúde e gastos com medicamentos da população idosa brasileira: um estudo descritivo baseado na pesquisa nacional por amostra de domicílios. Cad Saúde Pública 2001; 19(3):735-743.
21. Aguiar WM, Dunningham W. Depressão geriátrica: aspectos clínicos e terapêuticos. Boletim do Comitê Brasileiro para prevenção e tratamento de depressão. Arq Bras Med 1993; 67(4):297-299.
22. Gordilho A. Depressão, ansiedade, outros distúrbios afetivos e suicídio. In: Freitas EV, organizadores. Tratado de Geriatria e Gerontologia. Rio de Janeiro: Guanabara-Koogan; 2002. p. 204-215.
23. Blazer D. Distúrbios afetivos no idoso In: Busse E, Blazer D. Psiquiatria Geriátrica. Porto Alegre: Artes Médicas; 1992. p.204-220.
24. Gaugler JE, Edwards AB, Femia EE, Zarit SH, Stephens MA, Townsend A, et al. Predictors of institucionalization of cognitively impaired elders: family help and the timing of placement. J Gerontol Ser B Psychol Sci Soc Sci 2000; 55B (4):247-255.
25. Gaugler JE, Kane RA, Newcomer R. Early community-based service utilization and its effects on institucionalization in dementia caregiving. Gerontologist 2005; 45(2):177-185.
26. Jorm AF. Disability in dementia: assessment, prevention, and rehabilitation. Disabil Rehabil 1994; 16(3):98-109.
27. Perracini MR, Ramos LR. Fatores a quedas em uma coorte de idosos residentes na comunidade. Rev Saúde Pública 2002; 36(6):709-716.
28. Tinetti ME, Williams TF & Mayewski R. Fall risk index for elderly patients based on number of chronic disabilities. Am J Med 1986; 80 (3):429-434.
29. Graafmans WC, Ooms ME, Hofstee HM, Bezemer PD, Bouter LM, Lips S. Falls in the elderly: a prospective study of risk factors and risk profiles. Am J Epidemol 1996; 143 (11):1129-136.
Sandra Elizabeth Franciulli;
Natalia Aquaroni Ricci;
Naira Dutra Lemos;
Renata Cereda Cordeiro;
Juliana Maria Gazzola
Departamento de Medicina, Disciplina de Geriatria e Gerontologia, UNIFESP-EPM. Rua Prof. Francisco de Castro 105, Vila Clementino. 04020-050 São Paulo SP.
Ciência& Saúde Coletiva v.12 n.2 Rio de Janeiro mar./abr. 2007
 Página anterior Página anterior |   Voltar ao início do trabalho Voltar ao início do trabalho | Página seguinte  |
|
|
|